


医保支付方式改革文献综述
郭潇
(西北师范大学 社会发展与公共管理学院,甘肃 兰州 730000)
摘要:支付机制是提高医保基金使用效能的关键一环,随着新医改的启动,国家高度重视医保支付方式改革工作,国内也一直在探索有关医保支付方式改革的有效路径。本文梳理了国内外关于医保支付方式改革的系列文献,总结归纳出医保支付方式改革定义及意义、国内外研究现状与焦点和不足,拟为我国国内医保支付方式改革实践提供理论支撑。
关键词:医保支付方式 医保支付方式改革
一、医保支付方式改革定义及意义
支付方式是指医疗服务机构向患者或者参保人员提供医疗服务后患者或者保险机构向医疗机构支付医疗费用的行为。医疗保险支付方式是指医疗保险机构向医疗服务提供方支付医药费用的方法。医保支付方式总体可分为后付费制和预付费制两类,其中后付费制主要有按项目付费和按服务单元付费两种;预付费制则包括总额预付、按人头付费、按病种付费等。支付方式改革,是指医保对定点医疗机构的付费方式由按项目付费(后付制)改为按人头总额付费、按病种付费、按床日付费、按疾病诊断相关分组等多元复合支付方式。关于本文概念界定及主要支付方式分类如下表、下图所示。
医保支付是基本医保管理和深化医改的重要环节,是调节医疗服务行为、引导医疗资源配置的重要杠杆。科学的支付方式设定可以有效控制医疗费用,有效规范供方行为、激励供方提高服务效率,促使医疗保险制度与医疗服务体系健康协同发展。
表1概念界定
序号 | 概念 | 界定 | 参考文献 |
1 | 支付方式 | 支付方式是指医疗服务机构向患者或者参保人员提供医疗服务后患者或者保险机构向医疗机构支付医疗费用的行为。 | |
2 | 医疗保险支付方式 | 指医疗保险机构依据《中华人民共和国社会保险法》,按照保险合同的有关规定,在被保险人接受医疗机构提供的医疗服务后,对被保险人支付的医疗费用进行补偿的结算办法。 | 李乐乐.政府规制与标尺竞争:医保支付方式改革的治理路径分析[J].经济社会体制比较,2021(03):80-88. |
3 | 后付费制 | 是指以“项目制”为付费单位以“后付费”为结算时间的医疗费用支付方式。 | 赵云,林艳明.公立医院放任型市场化机制与医疗保险项目制后付费方式的错配分析[J].中国卫生事业管理,2015,32(04):250-252+312. |
4 | 按服务项目付费制 (fee for service,FFS)
| 指医疗保险机构和医疗服务提供者事先制定好不同服务项目的单价,根据医疗机构提供的医疗服务的种类及数量、给付医疗费用。 | 聂淇竹.医疗保险支付方式改革探究[J].时代金融,2020(24):193-194. |
5 | 按服务单元付费制 | 按服务单元收费,是指医疗保险机构根据过去的历史资料及其他因素制定出平均服务单元费用标准,然后根据医疗机构的服务单元进行偿付的方式。 | 甘银艳,王海银,金春林.欧洲按服务单元付费应用进展及启示[J].中国卫生经济,2019,38(07):93-96. |
6 | 总额预付制 (global budget)
| 总额预算管理是指政府或保险机构通过对服务地区的历史数据、人口密度、医院规模、服务数量和质量、设施设备等因素进行综合考察和测算之后,与医疗服务机构协商确定年度预算总额,实行费用封顶,超出部分医院自理,结余部分医院留用的支付方式。 | 李诗晴,褚福灵.医疗保险支付总额预算管理改革是否提高了医疗服务效率?——基于某省级职工医疗保险的证据[J].济南大学学报(社会科学版),2021,31(03):140-150+ 160. 聂淇竹.医疗保险支付方式改革探究[J].时代金融,2020(24): 193-194. |
7 | 按人头付费制 (per capita) | 指医疗保险机构按合同规定的时间(一月、一季或一年),根据医院服务的医疗保险对象的人数和每个人的偿付定额标准,预先偿付一笔固定的费用,在此期间医院提供合同规定内的医疗服务均不再另行收费。 | 周绿林,李绍华.医疗保险学[M].北京:科学出版社,2021:112- 113 |
8 | 按病种付费制 (diagnosic related groups,DRGs) | 又称为按疾病诊断分类定额预付制,是根据国际疾病分类标准将住院病人的疾病按诊断分为若干组,分别对不同级别定价,按这种价格向医院一次性支付。 | 周绿林,李绍华.医疗保险学[M].北京:科学出版社,2021:112- 113 |
9 | 医疗保险支付方式改革 | 指从医疗机构入手,从医保控费的角度探索抑制不合理医疗支出上涨。 | 朱铭来,王恩楠.医保支付方式改革如何减轻道德风险?——来自医保基金支出的证据[J].保险研究, 2021(04):75-90.DOI:10.13497/j.cnki.is.2021.04.005. |
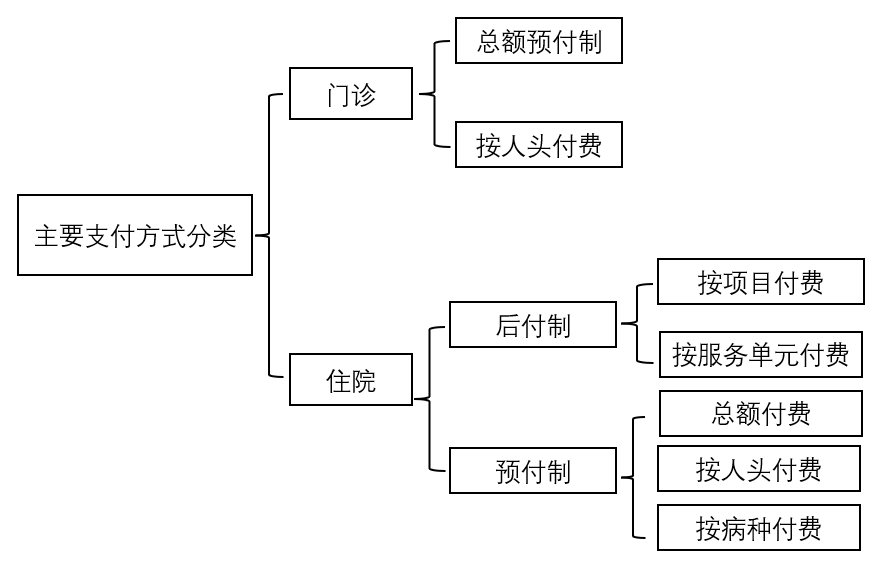
图 1 主要支付方式分类
二、国外研究现状
关于医疗保险支付方式改革问题,国外研究开始较早,早在上世纪六、七十年代,由于部分西方发达国家医疗费用增长迅速,医疗费用增长所带来的社会矛盾日益凸显,部分国家已经开始对医保支付方式改革的研究。
(一)医保支付方式改革演进研究
Krawelski(2001)通过预付制、后付制两种医保支付方式对医保费用影响的比较,提出后付制会诱发过度医疗,而相较于后付制,预付制对于控制医疗费用方面更有效[1]。Crosson(2009)在研究中也提出一致的看法,认为预付制对后付制而言更能达到控费的效果。Cutler(2001)通过对预付制医保支付方式的研究,认为预付制的医保支付方式存在一定的弊端,导致如就医人数的减少、促进了逆向选择等系列问题[2]。
(二)医保支付方式改革对策研究
早在上世纪60年代末,美国学者Pauly.MarkV(1968)[2]针对医疗费用与道德风险之间的关系进行研究,认为医疗费费用和道德风险存在强相关,供给方为了追求高回报往往为患者提供过度的医疗服务,共同付费的核心在于病人需要承担一个定额的费用来满足就医时的起付标准用以避免需方控制医疗费用和道德风险。GeorgeMcgregorG等(2014)认为传统的医保支付方式不仅降低了医疗质量,且让医疗费用控制与监管更困难,并提议建立一个包含私人、公共、市政等采购者的医保联盟,并与医院的卫生计划以及当地的卫生系统进行沟通,通过激励政策,在提供最高质量的医疗服务的同时降低医疗成本。
(三)医保支付改革影响及评估研究
国外主要集中于对医保费用混合支付方式效果及评估研究。自上世纪90年代以来,国外关于医保费用混合支付方式的研究层出不穷。Abel-SmithB、MossialosE(1994)对欧盟各国采取的不同医保支付方式取得的控费效果进行分析,证明了不同医保支付方式相组合的复合医保支付方式能更有效的控制医疗费用的不合理增长、保证医疗服务水平[2]。GosdenT、ForlandF、KristiansenIS、SuttonM(2001)通过分析单一医保支付方式与复合医保支付方式对医务工作人员的满意度、病人的就医连续性及就医数量的差异,提出复合式的医保支付方式是解决问题的关键。更有一批学者通过不同类型医保支付方式特点分析,提出构建混合制基本医保框架,RandallP.Ellis(2005)提出预付制为主、后付制为辅的混合制医保支付体系,Lan、Orosz、Kutzin、Wiley(2005)提出按人头付费、按项目付费和工资制相组合的医保支付方式可以让患者享受到更为高效的门诊医疗服务[1],Brosig-Koch、Jeannette、Henning-Schmidt(2017)指出构建复合式的医保支付方式可以解决按项目付费中存在的过度医疗问题和按人头付费中医疗服务质量的问题[2]。
三、国内研究现状
我国医保支付改革的主要驱动因素包括药品价格机制不成熟缺乏有效监管、人口老龄化带来的医保支出快速增长以及政策引导。医保支付改革伴随着我国医改方案的不断完善逐步推进。在2015年《推进药品价格改革的意见》颁布以前,我国实际上已经有了医保支付标准,具体的报销比例根据各地政策和具体药品而有所不同。国内各地在医保运行和管理的实践中,根据当地的实际情况对支付方式进行了一系列的探索和改革,取得了一些经验。近年来我国国家层面多次下发按病种支付指导文件,不断推进按病种支付的试点改革。
(一)医保支付方式改革演进研究
2009年4月,以中共中央、国务院《关于深化医药卫生体制改革的意见》) 和《2009—2011年深化医药卫生体制改革实施方案》的出台为标志,我国新一轮的医改正式开始。随着医改进程推进,医保支付方式改革的重要性被国家提升到关系整个医改推进成效的高度上。从1999年提出要规范医保支付方式后,从按项目付费到现在的DRG/DIP付费方式,我国医保支付方式改革不断,具体时间历程及各类支付方式优缺点如下:
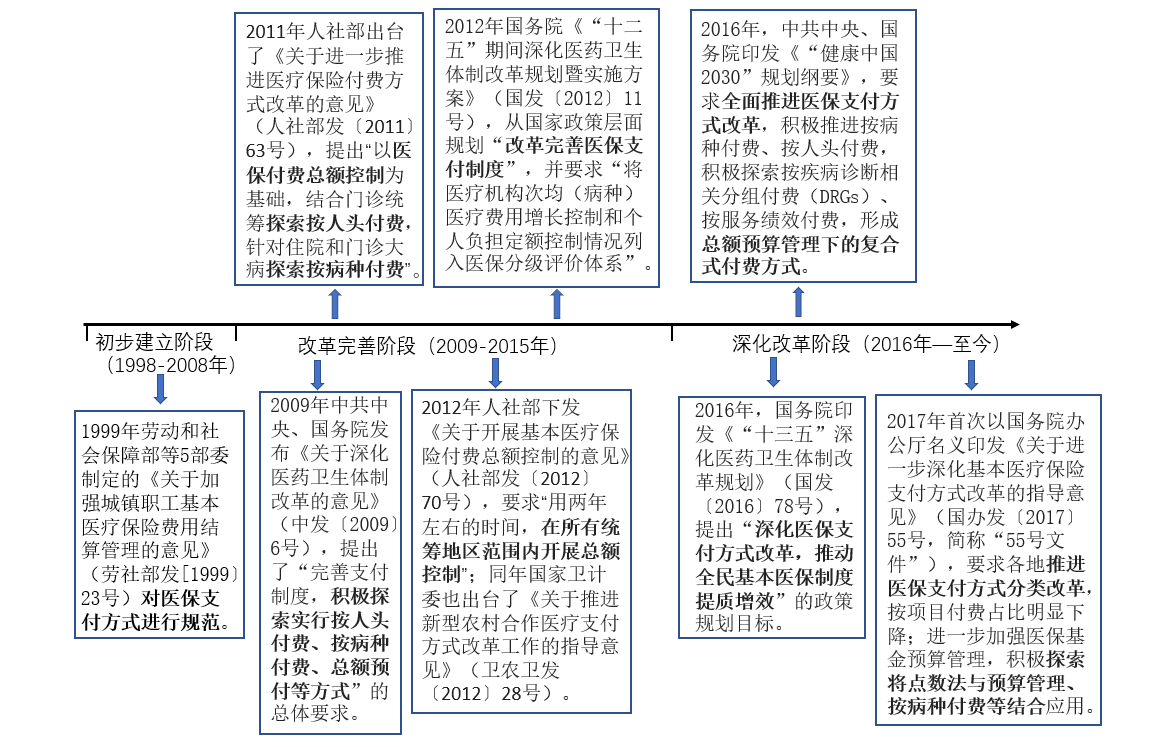
表 2 各类支付方式优缺点 | |||
支付方式 | 优点 | 缺点 | |
按服务项目付费 (fee for service,FFS) | 费用计算简单,患者选择余地较大 提供者不承担财政风险 不易于出现推诿患者的情形 简单易行,患者选择余地较大 适用范围比较广泛 | 管理成本高 供方诱导需求现象较为严重 难以有效遏制医疗费用的过快增长 | |
总额预算 (global budget) | 可以遏制医疗费用的增长 机构有控制费用的动机 较好地控制医疗费用总量 | 服务质量和服务内容不容易控制 易造成选择患者、推诿病患、工作效率低下的情形 可能通过转诊等转移医院的成本负担 | |
按服务人次付费 (flat rate)
| 管理简单 促使医院降低服务成本,激励提供预防性服务 | 会激励医疗机构延长住院时间,可能通过诱导需求、分解服务人次增加收入 易造成推诿病重患者或减少服务量 | |
按人头付费 (per capita) | 费用计算简便 有利于控制医院的过度提供行为 有利于成本控制,激励提供预防性服务 | 不能保证服务质量,服务效率低下 管理成本较高,需要人群特征,健康状况等信息支持 | |
按病种付费 (diagnostic related groups,DRGs) | 提高卫生资源利用效率 有利于费用的控制 减少诱导性费用支出 | 操作复杂,需要各类信息支持 管理成本较高 医疗机构可能夸大患者病情,诱导患者手术和住院 | |
按绩效付费 | 有利于激励服务的提供 改善卫生服务过程质量 | 建立完善的考核机制和科学的信息系统的操作过程复杂 结果形式化 | |
图 1 我国医保支付方式改革发展历程
(二)医保支付方式改革对策研究
顾昕以DRGs支付为案例分析中国医保支付改革的激励结构,指出DRGs体系开发试点中的治理失调问题,以公共治理创新为重心提出解决对策[3]。张超区分了DRGs与DRGs-PPS概念异同,通过政策目标需要与技术工具选择两方面提出医保支付政策不同阶段不同层次目标的实现,现阶段应注重落实社会治理分级责任,引入精细化技术工具[4]。马原等学者采用内容分析法与定量分析法分析我国医保支付改革中政策工具的使用情况,提出目前医保支付方式改革进入深化期,部门间文本侧重有所差异,政策工具应用结构尚需优化,各部门需要加强协作力度,发挥政策合力[5]。顾昕等学者提出要成功推进医保支付改革并实现供方激励结构重构的目标,公共治理的变革至关重要[6]。由于医保支付方式呈现多样性和复杂性,公共契约制度化依赖于社群机制的运作,引入社群机制,并以此来推动行政机制运作的完善对于医保支付改革的成功推进,是不可或缺的。唯有多方利益相关者协作互动,达成社会治理之境,才能推动医保支付改革不断迈进。
(三)医保支付方式改革影响研究
很多学者基于医保支付方式改革基础上,主要从对医院运行、医疗行为、个体健康三个角度研究了改革带来的相关影响。王阿娜通过对支付方式与控费及服务效果研究,提出现有的医疗保障支付方式存在对供给方过度供给和需求方过度消费的激励,从而推动了医疗费用的上涨[7]。在我国目前情况下,医疗保险支付方式的改革是解决医疗费用增长过快最根本和最有效的措施。何蓓蓓等学者以资源下沉、辐射带动、服务能力、经济负担、收支结构5个层面作为评价维度,结合国家卫生健康委卫生发展研究中心制定的县域医疗联合体效果评价考核表,与确定的各维度的具体评价指标分析医保支付改革对县域医共体建设的影响,结果表明医保支付方式改革对县域医共体建设具有积极作用,县域内各级医疗机构的服务能力得到有效提升[8]。倪子龙等学者研究了医保支付方式改革对医院经济的影响,梳理了我国医保支付方式改革政策文本,从医院角度提出应对策略[9]。王坚强、王奕婷以湘潭市试点医院近两年的住院病例费用为统计对象进行标准化计算,反映了试行DRG以来所倡导的降本增效在一定程度上被医疗机构所接受,列出DRG实践过程中面临的主要问题,提出解决的思路及对策[10]。王碧艳则从点数法内涵出发,结合各地执行现状分心实行并重点书法过程中存在问题,剖析点数法对我国分级诊疗的影响[11]。陈娅楠等学者通过实证研究的方法分析了医保支付制度改革对农村育龄期妇女健康状况的影响[12],可以看出改革明显降低了相关人群的慢性病患病率,且影响力持续,具有长期效应。
(四)4医保支付方式改革影响和评估研究
不同学者从医保支付方式与控费服务效果、不同地区医保支付方式改革等方面对医保支付方式改革影响及其评估展开研究。纪京平等学者收集北京市平谷区医院2011—2015年DRGs数据和其他类似10个区医院相应平均值数据作为对照,从实证分析角度究分析我国基本医保支付方式改革的路径选择,提出DRGs实施范围有限,区域综合支付方改革的效果尚未充分体现,支付改革的成功需要激发服务提供方内生控费动力[13]。袁素维等学者提出医保支付方式改革存在一个“有效性边界”,支付方式改革可视作公立医院改革的重要抓手,但不是改革的核心。我国医保支付方式改革要实现预期目标,需要同时满足内外部多个传导前提[14]。
关于地区医保支付方式改革效果及评估方面,可以看到对于我国南方发达地区的改革范式的研究较多,徐伟伟、胡振产通过实证分析研究了我国浙江省医保支付制度改革的历史、改革路径及初步成效,提出要不断完善医保“约束-引导-激励”机制的对策,建立协议管理和谈判机制的协同治理机制[15]。杨燕绥等学者基于均值定价、激励相融、剩余控制权三个理论,构建契约科学理论框架,以金华市医保支付制度改革为例进行验证,解释医保复合型付费“约束-引导-激励”机制的作用机理、逻辑关系和预期结果[16]。王瑞欣等学者结合上海市医疗保险支付方式的演变过程及背景,利用多源流实施背景分析框架,分析了当前上海总额预算基础上的“四位一体”医保支付模式,提出现阶段上海医保支付方式改革基于上海医保当前面临的问题,符合上海的经济、文化特征与医保基金风险水平,指的进一步研究和借鉴[17]。
四、国内外研究现状评述
(一)已有研究焦点
由国外学者不同角度研究我们可以发现,医疗费用急剧增长、费用入不敷出是促使学者们开始重视、不断推进医保支付方式改革的主要动因。因而国外对与医保支付改革的研究主要集中于医保费用控制方面,通过比较不同医疗保险支付方式下的成本、费用、服务效果等因变量,探讨不同医保支付方式优劣,从而提出医疗保险支付方式改革,由开始的单一支付方式向着混合支付方式转变,由简单型不断向复杂化、精细化方向发展。
国外的医保支付方式改革起步较早,在大量的数据收集和模型论证的基础上,对不同医保支付方式在医疗保险费用控制效果进行分析,在支付方式的研究和应用上处于相对完善的阶段。而我国的的医疗保险制度和医保支付方式改革建立较晚,国内研究主要集中于通过差异性分析、实例效果研究,利用统计分析法、案例研究法、文献分析法等研究方法,研究医保支付方式与控费及服务效果、支付方式演进研究、问题与对策、相关影响等方面,各位学者都关注到现阶段医疗服务自身的规范化、专业化问题,从公共治理、机制建设、提出我国医保支付方式改革存在问题及应对方法。
(二)已有研究不足
通过对国内外学者文献的梳理,我们可以看到,从研究方法的角度来看,大多数学者以定性的研究方法展开研究或分析,对于数据分析的量化方法在现有文献中应用较少,存在一定的空白。
参考文献
崔馨桐. 基本医疗保险支付方式改革研究[D].长春工业大学,2018.
徐雪珍. 丽水市青田县医疗保险支付方式改革对策研究[D].黑龙江八一农垦大学,2020.DOI:10.27122/d.cnki.ghlnu.2020.000329.
顾昕.中国医保支付改革的探索与反思:以按疾病诊断组(DRGs)支付为案例[J].社会保障评论,2019,3(03):78-91.
张超.浅议DRGs和医保支付方式改革[J].中国卫生资源,2018,21(01):24-26.DOI:10.13688/j.cnki.chr.2018.17476.
马原,张依彤,杨练,孙群,钟志刚,魏涵,李佳.政策工具视角下我国医保支付方式改革的文本量化研究[J].医学与社会,2021,34(08):103-107.DOI:10.13723/j.yxysh.2021.08.021.
顾昕,惠文,沈永东.社会治理与医保支付改革:理论分析与国际经验[J].保险研究,2022(02):99-115.DOI:10.13497/j.cnki.is.2022.02.007.
王阿娜.医疗费用的控制与医疗保险支付方式的改革[J].宏观经济研究,2012(05):76-79.DOI:10.16304/j.cnki.11-3952/f.2012.05.001.
何蓓蓓,高晶磊,刘春平,赵琨,赵锐.医保支付方式改革对县域医共体建设效果的影响分析[J].医学与社会,2021,34(08):108-111+116.DOI:10.13723/j.yxys h.2021.08.022.
倪子龙,王涤非,姜丽艳,刘斌,钟永红.医保支付方式改革对医院经济的影响与管理对策研究[J].中国医院,2021,25(06):32-33.DOI:10.19660/j.issn.1671-0592.
2021.6.10.
王坚强,王奕婷.DRG医保支付方式改革对医疗行为的影响[J].湖南社会科学,2021(01):133-139.
王碧艳.医保支付方式改革下病种点数法对我国分级诊疗的影响[J].中国医院管理,2020,40(02):18-20.
陈娅楠,李琴,杨标,乔慧.医疗支付制度改革对农村育龄期妇女健康状况的影响——基于PSM-DID方法的实证研究[J].现代预防医学,2020,47(14):2575-2579+2583.
纪京平,张乐辉,郭默宁,曹卫民,邓小虹.医保综合支付方式改革引导医疗行为改变的实证分析[J].中国卫生经济,2017,36(05):56-58.
袁素维,刘燕,朱建征,马进.我国医保支付方式改革的有效性边界研究[J].中国卫生政策研究,2018,11(09):24-27.
徐伟伟,胡振产.医保支付制度改革的“浙江范式”[J].卫生经济研究,2021,38(12):3-6+10.DOI:10.14055/j.cnki.33-1056/f.2021.12.001.
杨燕绥,常焙筌,秦晨,周燕祥,邵宁军,江小州.医保复合型付费的“约束-引导-激励”机制研究——契约科学和社会治理下金华医保改革实践[J].卫生经济研究,2021,38(12):7-10.DOI:10.14055/j.cnki.33-1056/f.2021.12.002.
王瑞欣,唐雪,张馨予,严佳琦,陈雅静,应晓华.上海市医疗保险支付方式改革演变及其背景[J].中国卫生资源,2022,25(01):9-14.DOI:10.13688/j.cnki.chr.2022.
211276

 关于我们|媒体合作|广告服务|版权声明|联系我们|网站地图|友情链接
| 友链申请
关于我们|媒体合作|广告服务|版权声明|联系我们|网站地图|友情链接
| 友链申请
甘公网安备 62010002000486号
Copyright©2006-2019中国甘肃在线(甘肃地方门户网). All Rights Reserved